わかりやすい「健康リスク評価」とは?概要と指標を解説します

コロナ禍の影響や働き方改革の推進によって、従業員の健康管理の考え方、在り方が、これまでとは大きく変わり、さらに「健康経営」といった言葉に代表されるように「従業員の健康増進」や「メンタルヘルス対策」、「生産性向上」など、従業員の健康管理に関わる重要性がさらに高まってきています。 その一方「健康経営を推進していく」としても「何から手を付けていいのか」「なにを課題にとらえるのか」といった声も多数存在します。
そこで
「健康経営を可視化し、評価する」
ことを目的に、
経済産業省
の「健康寿命延伸産業創出推進事業」の中で「健康経営評価指標の策定・活用事業」として
東京大学政策ビジョン研究センター健康経営研究ユニット
によって実施されたのが「健康リスク評価」です。
これは、12項目の健康リスクの該当項目数により組織の健康リスクレベルを低・中・高リスクに区分し、従業員のリスク構造を可視化し、相対化する手法です。
WELSAではこの「健康リスク評価」を実施し、自社の健康課題の見える化、課題分析につなげます。
この「健康リスク評価」を東大WGでご担当された、現:埼玉県立大学健康開発学科 准教授 津野陽子先生に 解説をいただきました。
健康リスク評価とは
健康経営の推進
従業員の健康・医療の問題を経営課題と捉え、経営戦略に位置付ける健康経営が推進されています。従業員の健康が生産性に影響することが知られるようになってきました。
企業では従業員の健康関連コストを考えるとき、医療費に加え、生産性損失費用を含めた総額で捉えられるようになってきています。職場における健康関連の生産性は、
・アブセンティーイズム(病欠、病気休業) と
・プレゼンティーイズム(何らかの疾患や症状を抱えながら出勤し、業務遂行能力や生産性が低下している状態)
の両方で捉えられるようになってきました。
この二つを合わせて生産性と捉えた場合、特にプレゼンティーイズムの損失が大きいことが注目されています。医療費と生産性損失コストを合わせた健康関連コスト全体の削減のための戦略は、経営者にとって大きな関心事でありますが、この取り組みは従業員の健康に直接的に良い影響を及ぼすだけでなく、生産性の向上にもつながり、企業の業績にも波及することが検証されてきています。そのため、研究者、実践者である企業の両者において健康と生産性の両方をマネジメントする認識が広まりました。
健康と生産性をマネジメントする
健康と生産性をマネジメントするとは、どのようなことでしょうか。健康関連コストに関心があるのは経営層でしょう。実務側の視点として、健康と生産性をマネジメントするためには、現状把握として健康課題の可視化をする必要があります。生産性自体または生産性に関するコストと生活習慣や身体データ等の健康リスクとなる項目の間に、関連があることはこれまでの研究で示されてきました。
欧米の研究では、健康リスクとして10~13項目設定され、健康リスクの該当項目数で見ると健康リスクゼロの人に比べ、
健康リスクが1~2個ある人では生産性損失が3.1%悪化し、5個以上の人では13.7%悪化とリスクが1つ増えるごとに生産性が有意に悪化している
ことが示されています。このように健康リスクの該当項目数により従業員のリスク構造を可視化する「健康リスク評価」という手法があります。
健康リスク評価とは
健康リスクの該当項目数により当該組織の健康リスクレベルを低・中・高リスクに区分する「健康リスク評価」は、従業員の健康リスク構造を可視化する一手法です。健康リスク項目は、欧米における研究では喫煙、飲酒、運動などの生活習慣や肥満、血圧、コレステロール、血糖値などの生活習慣病関連、ストレス、生活満足度、仕事満足度などの心理面、さらに交通安全に関する項目など10~13項目設定しています。
健康リスクレベルの割合と健康リスクの数による移動(変化)をみることで評価・効果測定に活用していきます。アメリカでの議論では、健康な(低リスク)従業員の割合は、60%以上であるべきであり、理想的には、75~85%であると言われています。組織のリスク構造を可視化し、リスク該当割合をベンチマークとしてみます。
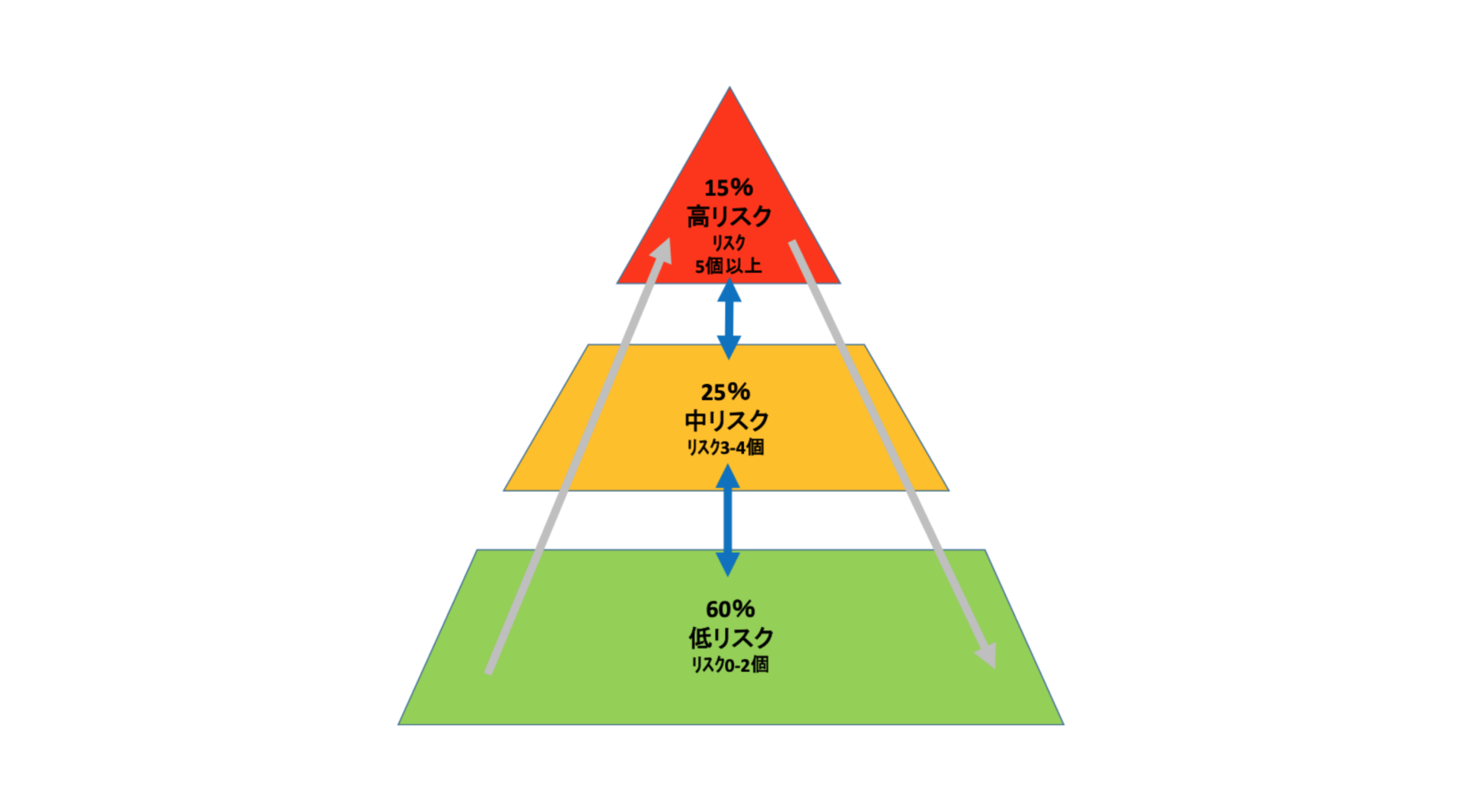
図. 健康リスク数による従業員の移動と割合の目安(海外事例)
表.経営者・従業員への健康リスクの影響
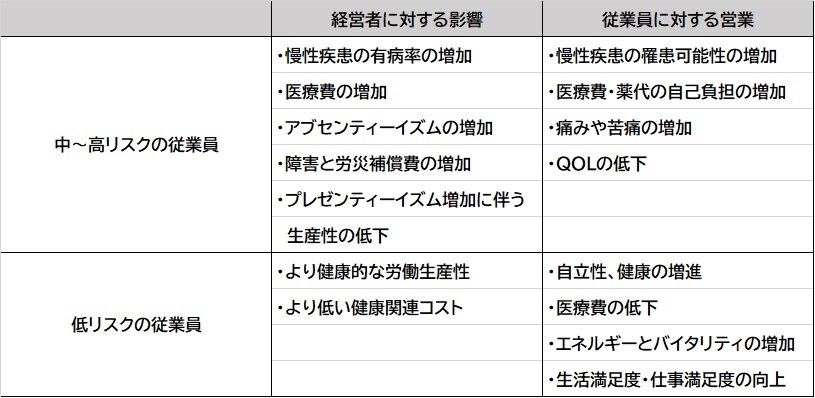
- 健康経営を推進していくうえで、何から着手すべきかわからない。
- 自社の健康経営の状況を可視化し、課題分析もしていきたい。
(Healthy Workforce 2010 and Beyond, Partnership for Prevention 2009, 11)これを日本において実践することは、従業員へ実施している定期健康診断・特定健診、ストレスチェック等を活用すれば、毎年データがほぼ100%取得できる日本では、欧米と比較しても実施することは難しくなく、データの優位性も高いといえます。
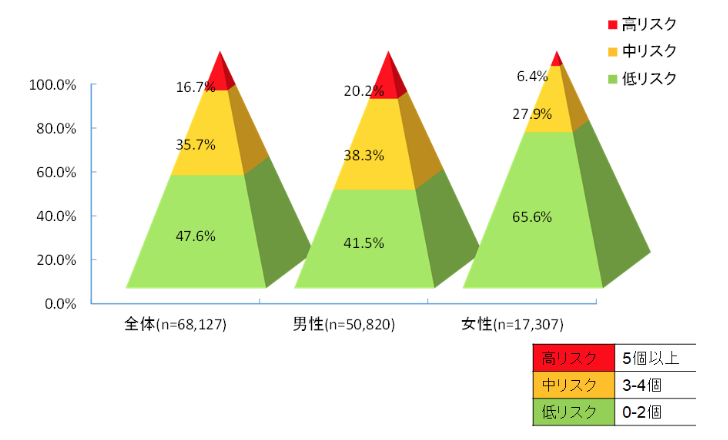
定期健康診断・特定健診の健診項目・問診項目とストレスチェックに含まれる項目を活用し、日本においては身体的リスクとして5項目(血圧・血中脂質・肥満・血糖値・既往歴)、生活習慣リスク4項目(喫煙・飲酒・運動・睡眠休養)、心理的リスク3項目(ストレス・生活満足度・仕事満足度)の健康リスク12項目を設定し検証しました。これら健康リスク12項目の該当数によりリスクレベルを区分した結果を示します。全体では低リスクの該当割合は約5割となっていましたが、男女差があることがわかります。平均年齢が男性のほうが高かったとはいえ、男性のほうが女性よりも20%以上も低リスク該当者が少ない状況がわかります。
従来は、健康リスクの中・高リスク者に注目した疾病の慢性疾患管理に重点が置かれてきました。しかしながら、これら中・高リスク該当者の健康リスクを減らすことは容易ではなく、それよりも現状の健康状態を維持することのほうが易しいこともこれまでの研究で示されており、
重症化防止、低リスク者への健康の維持・増進などポピュレーションアプローチの重要性が指摘されています。ハイリスク・アプローチと併せ、低リスク層を維持・拡大することが組織としての健康課題
となります。
経済産業省 平成27年度健康寿命延伸産業創出推進事業(ヘルスケアビジネス創出支援等)「健康経営評価指標の策定・活用事業」東大WG
図. 健康リスク評価(12項目、4組織 68,127人の結果)
健康リスク評価の活用
各企業・組織の特性によって取り組むべき内容は異なります。各企業において健康リスク構造の見える化は,健康関連コストの縮小に関心のある経営層と従業員間で共通認識を持つためのコミュニケーションツールとなると考えます。さらに、健康リスク評価は、現状把握だけでなく、それをベンチマークとして
介入効果の測定・評価に活用することで、PDCAサイクルを回し、従業員への効果的・効率的な健康支援につなげることができます。
健康経営度調査(大規模法人部門)においても、評価・改善が年々重視されてきており、従業員の健康課題の把握結果等を踏まえて、「具体的な推進計画の策定」や「数値目標」が必須となっています。各企業・組織において健康課題を見える化し、健康リスクと生産性の関連をデータを活用し検証することで、有力なエビデンスを持ってPDCAサイクルを回していくことが求められています。
健康経営は、データ活用によるエビデンスに基づき、戦略的に中・長期にわたり取り組んでいくべきであり、健康リスク評価は有効なツールといえるでしょう。
【参考資料】
津野陽子・尾形裕也・古井祐司(2018)「健康経営と働き方改革」,『日本健康教育学会誌』,Vol.26,No.3,pp.291-297.
Lenneman, J., Schwartz, S., Giuseffi, D. L., & Wang, C. (2011). Productivity and Health An Application of Three Perspectives to Measuring Productivity. Journal of Occupational and Environmental Medicine, 53(1), 55-61.
健康経営の枠組みによる健康課題の見える化
http://square.umin.ac.jp/hpm/index.html
(埼玉県立大学健康開発学科 津野陽子)
